HKTJ
有没有一种方式,从根源解决衰老和疾病的发生?激发身体的自我修复的能力?生命科学研究正如火如荼,在不久的未来,干细胞或许可以办到。
未来某一天,新兴的再生医学领域可能会给心脏病和神经退行性疾病的治疗带来革命性变化,解决器官捐献供体不足问题,完全恢复受损的肌肉、肌腱和其他组织。
研究人员发现,关键在于给身体提供一类由多种蛋白质、纤维或细胞组成的启动元件,或者克隆已在成年患者体内发现的半特化的干细胞,从而使机体替换掉损伤的细胞。
人工干预可以使机体再生这些组织,在通常情况下,这是无法单独依靠机体自身来完成的。这种使机体自我修复的治疗方法,已经使一些患者生病的心脏开始恢复活力,并帮助外科医生治疗肌肉损伤。

01
干细胞治疗心脏病
2009年初,迈克·琼斯(Mike Jones)在美国路易斯维尔市的一家便利店里买了一份报纸,读到一则新闻:当地一名医生通过收集病人的自体干细胞,然后让其增殖来治疗心脏病。这样一种前所未有的治疗方法,借助了这些未成熟细胞的再生能力。
琼斯当时65岁,患有充血性心力衰竭(congestive heart failure),他的心脏一直不能有效泵血。他联系了新闻报道中的这位医生,路易斯维尔大学的罗伯托·波利(Roberto Bolli)。2009年7月,琼斯成为世界上第一位接受自体心脏干细胞移植疗法的病人。
治疗前,琼斯几乎不能爬楼梯,而如今他可以自如地劈柴,在自己9英亩(约36421平方米)的庭院中清理掉落的树枝。他的“心脏射血分数”(ejection fraction,衡量心脏泵血功能的一个指标)已经从治疗前的20%,提升到接受治疗两年之后的40%——这真是不可思议的改善,尽管目前的数值仍然低于正常水平(55%—70%)。
从那时起,已经有数百名心脏病患者接受了类似的治疗,医生从病人自己的心脏、骨髓或非亲属捐献者身上提取干细胞,再回输到病人体内,这些病人的情况都有所改善。
研究者认为,这些干细胞能够构建出新的组织,并刺激其他细胞分裂。尽管我们仍需要研究,如何才能正确使用这些干细胞,但毋庸置疑,干细胞疗法是完全可行的。将来,我们可以收集、培养并冻存我们自己的干细胞,以备不时之需。”
02
启动心脏泵
过去40年间,科学家认为人体心脏是一个强大但容易受伤的动力泵。他们推断,这可能是由于成人心脏不能产生新细胞,所以任何细胞的死亡都会对心脏造成不可挽回的损害。然而,一位科学家偶然在显微镜下,观察到成人的心脏细胞可以分裂,而此后,对心脏组织样本所做的碳同位素测量检测也证实,成人心脏终生都能再生新的细胞,尽管更新速度比肠和皮肤慢很多。
目前,生物学家估计,心脏每年可以更新的细胞数量,超过心肌细胞总数(40亿—50亿个)的1%。同时,科学家还发现,这些新细胞来自心脏中成体细胞和干细胞的复制。

这些自体干细胞可以在一定程度上帮助心脏修复。比如在心脏病发作后,损伤部位周围的干细胞会分化成新的心脏细胞,并刺激已有的心脏细胞分裂。然而,这种自我修复只能持续1周—2周,远远不足以替换一次典型的心脏病发作所损害的十几亿细胞。
因此,心脏病发作的结果就是造成大面积的、僵硬的疤痕组织(scar tissue)。就像汽车轮胎在破损处会膨出一样,人体心脏也会在疤痕处膨出,从而导致这个本来效率很高的器官变成一个松垮无效的血泵。
干细胞治疗是给心脏注入大量的自体修复细胞。动物实验表明,一部分注入的干细胞会分化为成体细胞,但大多数细胞会在几天内死亡。然而在细胞死亡之前,它们会分泌多种可以促进健康心脏细胞增殖的蛋白,并且分泌可以降解疤痕组织中胶原蛋白纤维的蛋白酶,从而促进心肌组织的再生。
通过一根接入冠状动脉的导管,16名患者分别输入了100万心脏干细胞,另外7名患者接受了标准治疗(使用β-受体阻滞药和利尿剂)。4个月后,接受干细胞治疗的患者的平均射血分数从最初的30.3%提高到38.5%,但接受标准治疗的患者几乎没有改变(从30.1%到30.2%)。接受干细胞疗法一年后,患者疤痕组织的平均重量下降了30%。
迈阿密大学的约书亚·黑尔(Joshua Hare)教授想弄清楚,心脏病患者到底可不可以耐受异体骨髓干细胞的移植,还是说会产生排斥反应。他对15名患者分别输入自体骨髓干细胞,对另外15名患者则输入异体骨髓干细胞。13个月后,两组患者都没有出现排斥反应,并且疤痕组织都减少了三分之一以上。相对于自体干细胞而言,老年患者更适宜于接受年轻捐献者的干细胞,因为这些年轻的细胞还没有受到多少“磨损”。
“到目前为止,我们还没有办法全部清除心脏病发作产生的疤痕组织,”黑尔说,“减少疤痕组织并代之以新生组织,就是我们现在所追求的目标。我觉得,我们将彻底改变心脏病的治疗方式。”
03
“超级胶水”疗法
多年来,无论是研究人体还是其他生物体,生物学家大多将注意力集中于细胞内部的活动,而忽略了机体内将细胞整合到一起的“胶水”。当研究人员开始深入研究细胞间的这些物质,即细胞外基质(extracellular matrix)时,他们开始意识到,这是一个十分复杂的动态系统。长期被忽略的细胞外基质不仅组成了维持动物组织和器官所必需的生物支架,以避免组织和器官溶解成一团糊状,还能释放信号分子,帮助机体进行自我修复。


在这种认识的基础上,研究人员目前提出一种新的组织工程疗法——让天然生物支架发挥修复能力。这种方法是从猪等动物的天然组织中提取细胞外基质,然后将其植入严重内伤的病人体内。新植入的支架可能释放信号分子,吸引半特化的干细胞从身体其他部位迁移到损伤处,填补缺损,进而分化成损伤处原有的特定组织。最终,这些植入的支架将被人体内的蛋白和纤维替代,完全清除外源植入的痕迹。
研究人员正在飞速地把这一设想变为现实。外科医生已开始尝试让人体再生新的肌腱,他们希望,在不久的将来可以常规化地重建大块肌肉组织,甚至器官。美国国防部成立了专家组,对在战争中因爆炸而导致胸部、手臂或腿部严重受伤的士兵进行治疗。在这类研究中,美国国防部已投入了数千万美元。
04
疤痕与再生
美国匹兹堡大学麦格温再生医学研究所副所长斯蒂芬·巴迪拉克(Stephen Badylak)为推进再生医学领域的进步作出了重要贡献,在这一点上,其他研究人员很少有人能与之比肩。巴迪拉克获得医学学士学位后,首先进入兽医行业开始职业生涯,后来又获得了病理学博士学位。
巴迪拉克相信,总有一天可以证明细胞外基质移植对于治疗爆炸中的幸存者非常有益。他指出,哺乳动物的身体对受伤作出反应的方式很有限。对于小伤口,比如被纸张划破的伤口,在炎症细胞局部聚集、对抗感染并清除损伤组织后就会消失,很快就会被正常皮肤完全替代(不会产生疤痕)。

而另一方面,遭遇路边炸弹袭击而幸存下来的士兵,其体内某个特定肌肉群可能会损失20%—80%的肌肉组织。研究人员认为,在这样严重受伤的情况下,身体再生组织,进行自我修复的能力已经不足以完全修复损伤,未修复处就会被密集的疤痕组织填满。疤痕组织虽然能与周围的存留组织相连接,但会导致组织功能丧失。在这种情况下,最佳选择可能是截肢,并安装假肢,以便使伤者获得更大的运动能力。
巴迪拉克和同事利用细胞外基质移植疗法,治疗了80名肌肉重度损伤超过6个月的病人。经过高强度的物理治疗,确保机体已经最大程度地替换掉受伤肌肉组织后,外科医生重新切开伤口,取出已形成的疤痕组织,放入生物支架,并将其连接在周围的健康组织上。
前期治疗结果十分令人鼓舞.经过细胞外基质移植的治疗后,研究人员对病人的肌肉进行活组织检查(Biopsies)时,观察到的结果与在动物实验中所看到的生化变化完全一样。如果所有后续结果都反应良好,巴迪拉克希望在今年晚些时候公布最初5名患者的治疗结果。
05
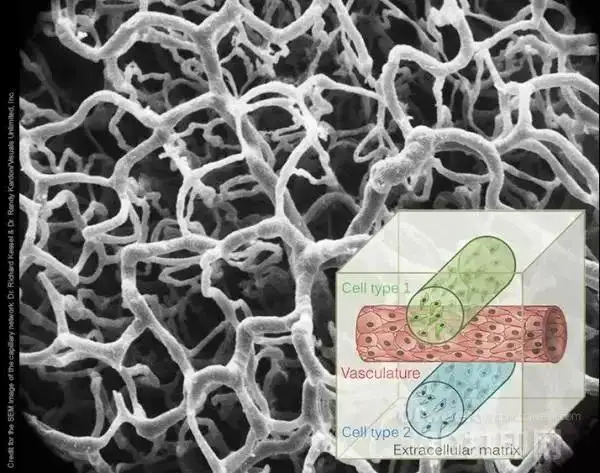
打印器官的内部血管
要构建能正常工作的大型器官,研究人员需要找到一种在支架内部形成血管网络的方法.
TED大会上介绍的先进科技总能让观众惊叹。然而即使是按照TED的标准,2011年由威克弗里斯特再生医学研究所的安东尼·阿达拉(Anthony Atala)发表的演讲仍然令人震惊。阿达拉站在台上演讲时,身后一台机器内部的电机——画面显示,电机正在反复“编织”,将实验室培养的活细胞一层层地堆积在一个中央平台上,电机的所有动作都基于一个高度精确的三维数字图案。
这个过程称为三维打印,它的工作原理类似于喷墨打印机,只不过喷墨打印机使用油墨,而这台三维打印机使用了活细胞溶液。通过将人体细胞一层层地堆积起来,阿达拉的这台机器最终“打印”出了一个真实大小的肾脏。这个过程就像人们利用个人的三维打印机制造出咖啡机的塑料零件一样简单。
直接而快速地制造器官的技术将非常受欢迎,仅在美国,就有105000多人等待着器官捐赠。
06
令人振奋的突破
宾夕法尼亚大学的博士后研究员乔丹·米勒(Jordan Miller)是这个项目组的主要研究者之一,米勒和同事对一款叫做RepRap的开源三维打印机进行了改进,使它能够将一种以特殊比例混合的糖打印成直径在1毫米到100微米之间的各种细丝。
该团队利用这些细丝构建了理想的血管网络结构模型,生成一个由糖构成的框架结构,并用一种生物相容性良好的聚合物覆盖这一框架结构,防止糖过快溶解。接着,他们用细胞外基质和血管内皮细胞(endothelial cells)的混合物,包裹住整个结构。最后,用水冲洗掉糖分,留下的就是由活细胞构成的牢固血管。
接下来就该这些细胞发挥作用了。与在人体内的行为一样,它们重新构建血管,使整个结构富有强度,甚至在稍大的血管末端,还能形成小的毛细血管。正如宾夕法尼亚大学组织微加工实验室负责人克里斯托弗·陈(Christopher Chen)所说,“我们不必设计好完美的架构”,我们只需要让细胞自己去填充细节。从本质上来说,人体能够很好地接管一个接近完整的器官,并逐渐完善其功能。



